 Клиническое подразделение Медицинского Исследовательского Центра «Иммункулус»
Клиническое подразделение Медицинского Исследовательского Центра «Иммункулус»
 Клиническое подразделение Медицинского Исследовательского Центра «Иммункулус»
Клиническое подразделение Медицинского Исследовательского Центра «Иммункулус»
Определение.
Распространенность.
Патогенез.
Симптомы.
Диагностика.
Лечение.
Уникальные возможности диагностики и лечения в клинике «Меди Вита»
Особенности бронхиальной астмы у детей.
Бронхиальная астма( по определению М.З. России) — «хроническое, рецидивирующее заболевание, основным и обязательным патогенетическим механизмом которого является изменённая реактивность бронхов, обусловленная специфическими иммунологическими (сенсибилизация и аллергия) или неспецифическими механизмами, а основным (обязательным) клиническим признаком — приступ удушья вследствие бронхоспазма, гиперсекреции и отёка слизистой оболочки бронхов».
Более просто БРОНХИАЛЬНУЮ АСТМУ можно назвать одним из наиболее часто встречающихся аллергических заболеваний, которое проявляется периодическими приступами удушья, обусловленными нарушением проходимости бронхов вследствие спазма, отека слизистой оболочки и усиления секреции.
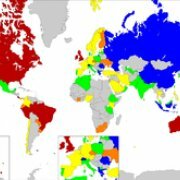
Бронхиальная астма — бич человечества, ей страдают от 4 до 10% всех жителей земли.
Мировая распространённость астмы
■: >10,1%
■: 7,6—10,0%
■: 5,1—7,5%
■: 2,5—5,0%
■: 0—2,4%
■: Нет стандартизированных данных
В России распространённость среди взрослого населения от 2,2 до 7 %, а у детей этот показатель составляет около 10 %. В последние годы отмечается устойчивая тенденция к росту заболеваемости.
Заболевание может возникнуть в любом возрасте, однако чаще она возникает в детском и юношеском возрасте, а у мальчиков в два раза чаще, чем у девочек.
Этиология и патогенез.
Большую роль играет наследственная предрасположенность к аллергическим болезням, диатез. Аллергенами могут быть пищевые продукты (особенно у детей раннего возраста), лекарства, биологические и минеральные пылевые частицы, пыльца растений, вредные газы и испарения, загрязнение окружающей среды(выхлопные газы, дым, повышенная влажность и др.
Триггерами, то есть факторами, вызывающими приступы удушья и обострения заболевания являются аллергены для экзогенной бронхиальной астмы и НПВП для аспириновой бронхиальной астмы, а также холод, резкие запахи, физическое напряжение, химические агенты.

Аллергены.
Большинство аллергенов содержатся в воздухе. Это пыльца растений, микроскопические грибы, домашняя и библиотечная пыль, слущивающийся эпидермис домашних клещей, шерсть собак и кошек и др. Степень реакции на аллерген не зависит от его концентрации. Связь между контактом с аллергеном и сенсибилизацией зависит от вида аллергена, дозы, длительности контакта, возраста ребенка, а возможно, и от генетической предрасположенности.
Что происходит в организме?
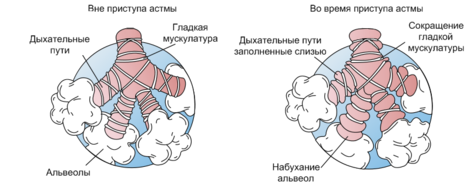
Повторный контакт с аллергеном сенсибилизирует организм и стимулирует выработку антител, прежде всего реагинов, относящихся к классу IgE. Развиваются аллергические реакции немедленного и замедленного типа, освобождаются биологически активные вещества, которые вызывают бронхоспазм, отек слизистой оболочки бронхов, усиление секреции слизи. Определенную роль играют нарушения функции центральной и вегетативной нервной системы, дисфункция надпочечников.
В результате этих изменений образуется густая, вязкая слизь, включающая множество погибших клеток и специфических кристаллов Шарко-Лейдена, закупоривающая просвет бронхов.
Со временем изменяется и сам эпителий бронхов, за счет отека, утолщения, гиперплазии снижается его способность перемещать слизь в вышележащие отделы, откуда она удаляется при кашле.
В дополнение ко всему происходит спазм мускулатуры бронхов. В результате возникает приступ удушья, а его длительность и восприимчивость к лечению полностью зависит от степени выраженности вышеизложенных проявлений.
Из-за обструкции бронхов часть воздуха задерживается в альвеолах, что приводит к перерастяжению легких и удлинению выдоха. Избыточное сопротивление дыхательных путей приводит к включению вспомогательных мышц, одышке, шумному дыханию, кислородному голоданию организма.
Основными симптомами бронхиальной астмы являются: эпизоды одышки, свистящие хрипы, кашель и заложенность в грудной клетке. Существенное значение имеет появление симптомов после контакта с аллергеном или с дымом, газами, резкими запахами, после физической нагрузки, могут обостряться в ночные часы и уменьшаться в ответ на базисную терапию.
Приступ удушья — наиболее типичный симптом астмы. Характерно вынужденное положение (часто сидя, держась руками за стол) поза больного с приподнятым верхним плечевым поясом, грудная клетка приобретает цилиндрическую форму. Больной делает короткий вдох и без паузы продолжительный мучительный выдох, сопровождаемый дистанционными хрипами. Дыхание происходит с участием вспомогательной мускулатуры грудной клетки, плечевого пояса, брюшного пресса. Часто, особенно при затяжных приступах, возникает боль в нижней части грудной клетки, связанная с напряженной работой диафрагмы.
Приступу удушья
может предшествовать аура приступа, проявляющаяся чиханием, кашлем, ринитом, крапивницей, сам приступ может сопровождаться кашлем с небольшим количеством стекловидной мокроты, также мокрота может отделяться в конце приступа.
Между приступами у больных может не наблюдаться никаких признаков болезни. Особым клиническим вариантом является кашлевой вариант астмы, при котором единственным проявлением заболевания является кашель. Этот вариант чаще распространен у детей, наиболее выраженные симптомы обычно отмечаются в ночное время при частом дневном отсутствии симптомов.
Диагностика
При постановке диагноза бронхиальной астмы учитываются следующие ключевые моменты:
Жалобы.
Результаты физикального обследования (ускорение или замедление ЧСС, одышка, сухие свистящие хрипы, усиливающиеся на выдохе).
Изменения функций внешнего дыхания.
Изменения мокроты.
Аллергологический статус.
Различают 3 разновидности бронхиальной астмы:
экзогенную бронхиальную астму — приступы вызываются при воздействии на дыхательные пути аллергена, Особым вариантом является атопическая бронхиальная астма, вызванная наследственно-обусловленной предрасположенностью к аллергическим реакциям
эндогенную бронхиальную астму — приступ вызывают такие факторы, как инфекция, физическая нагрузка, холодный воздух, психо-эмоциональные раздражители
бронхиальную астму смешанного генеза — приступы могут возникать как при воздействии на дыхательные пути аллергена, так и при воздействии перечисленных выше факторов
Существует 4 степени тяжести течения бронхиальной астмы. В зависимости от этиологии и степени нарушений создается индивидуальная для каждого пациента схема лечения. Двух одинаковых не бывает.
Лечение
Тактика лечения состоит из 3х компонентов:
Выявление и исключение Триггера (фактора, запускающего приступ).
Назначение базисной терапии.
Назначение симптоматического лечения.
Особенность лечения бронхиальной астмы в Клинике «Меди Вита» - это возможность комплексного иммунологического обследования с по технологии «Иммункулус»
Наш метод основан на количественном определении уровня органоспецифических аутоантител в крови ребенка. Антитела «помогают» распознать макрофагам (от греч. makrós — большой, и phágos -пожиратель), одним из главных действующих лиц нашего иммунитета, вредные субстраты, подлежащие утилизации. Эти «Вредные» субстанции могут не только поступать извне, но и постоянно образовываются внутри организма в результате гибели и повреждения его собственных клеток. Уровень аутоантител является одним из основных критериев эффективности непрекращающейся работы нашей иммунной системы- основного регулятора процессов распада и регенерации.
Во время болезни в организме увеличивается количество гибнущих клеток, а иммунная система в ответ на это увеличивает выработку и «выброс» в кровь антител, участвующих в их уничтожении. Наш организм обладает огромными компенсаторными возможностями и многократным запасом прочности, поэтому нарушение функции страдающих органов и систем наступает далеко не сразу. Это обстоятельство дает нам уникальную возможность проводить раннюю диагностику заболеваний за месяцы и даже за годы до развития клинических проявлений. Мы можем вмешаться, затормозить патологический процесс, не дать болезни развиться или облегчить ее течение и снизить риск возникновения осложнений.
На основании результатов иммунологического обследования по группе методов ЭЛИ-Тестов можно облегчить протекание приступов, предотвратить развитие осложнений бронхиальной астмы и значительно снизить частоту обострений.
Особенности течения бронхиальной астмы у детей.
Две трети детей заболевают астмой в раннем и дошкольном возрасте. Преимущественно болеют мальчики. Заболеваемость в различных регионах составляет от 0,3 до 1 % детского населения.
Клиническая картина. Приступ астмы у детей отличается наличием симптомов- предвестников-обильное жидкое отделяемое из носа, чиханье и зуд в носу, сухой кашель, явления фарингита, отечность миндалин, единичные сухие хрипы, со стороны нервной системы - возбудимость, раздражительность, неспокойный сон, двигательное беспокойство, со стороны желудочно-кишечного тракта и кожи, жидкий стул или запор, сыпь.
Приступ бронхиальной астмы у детей обычно возникает на фоне респираторного заболевания и лишь в небольшом проценте случаев провоцируется стрессовой ситуацией. У детей раннего возраста приступ астмы развивается более медленно в связи с медленным нарастанием гиперемии и отека слизистой бронхов. Приступ сопровождается экспираторной одышкой, шумным, свистящим и слышным на расстоянии дыханием: продолжительность его колеблется от нескольких минут до нескольких часов и дней. Тяжесть приступа определяется степенью обструкции бронхов. Клинически и рентгенологически определяется эмфизема, возможны ателектазы. Если приступ затягивается на 6 ч и более и не разрешается под действием симпатомиметических препаратов, то такое состояние называется status asthmaticus. По окончании приступа постепенно наступает облегчение, откашливается прозрачная, пенистая, а затем густая мокрота, становится легче дыхание, исчезает цианоз. В крови - эозинофилия, в мокроте микроскопически обнаруживаются эозинофилы, макрофаги, реже кристаллы Шарко -Лейдена и спирали Куршмана (у детей не всегда).
Осложнения могут быть в виде асфиксического состояния (удушья), сердечной недостаточности, ателектазов (спадения участков легких), реже- спонтанного пневмоторакса (накапливание воздуха в грудной клетке сопровождающееся спадением легкого), медиастинальной и подкожной эмфиземы(выход воздуха в средостение или подкожную клетчатку). В редких случаях во время приступа может наступить смерть. При многолетнем течении астмы могут развиться деформация грудной клетки, пневмосклероэ(замещение легочной ткани соединительной), эмфизема легких( резкое увеличение в объеме альвеол, сопровождающееся снижением их сократительной способности), хроническое легочное сердце(перегрузка правых отделов сердца), бронхоэктазы (замещение частей легочной ткани воздушными кистами) .
Диагноз ставят на основании анамнеза и клинических симптомов, выявления в крови высокого уровня IgE и эозинофилии, в мокроте - спиралей Куршмана и кристаллов Шарко-Лейдена.
Дифференциальный диагноз обычно проводят с аспирацией инородного тела, коклюшем, крупом, опухолью средостения. Для этих заболеваний нехарактерна экспираторная одышка; при коклюше имеет значение характер кашля и эпидемиологический анамнез.
Лечение. Разобщение больного с источником аллергена, свежий, но нехолодный воздух, лечебно-охранительный режим. Во время приступа горячая (40-50 гр. С) ножная или ручная ванна, ингаляции аэрозолей или введение при помощи небулайзера средств расширяющих бронхи и улучшающих отхождение мокроты. При легких приступах эти препараты назначают внутрь. При среднетяжелых и тяжелых приступах внутривенно вводят симпатомиметики, а при неэффективности вводят внутривенно ксантины. При выраженной дыхательной недостаточности прибегают к оксигенотерапии, введению глюкокортикоидов.
Показана также специфическая иммунотерапия - гипосенсибилизация с причинно-значимым аллергеном.
Прогноз при активном лечении и отсутствии сопутствующих заболеваний благоприятный.
Особенностью лечения, страдающих бронхиальной астмой, в нашей клинике является уникальная возможность комплексного иммунологического обследования с применением технологии «Иммункулус», которая позволяет выявить дополнительные звенья патогенеза, «скрытые» заболевания. Соответственно мы можем более грамотно и рационально назначить лечение, контролировать его эффективность.
Уникальные возможности диагностики и лечения в клинике «Меди Вита»
Получить более подробную информацию и записаться на прием к специалисту в Клинику «Меди Вита» Вы можете по телефону:
+7 (495) 710-28-82; +7 (495) 710-29-04